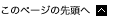カポジ肉腫関連疾患の発症機構の解明と予防および治療法に関する研究
カポジ肉腫 Kaposi’s sarcom
1.カポジ肉腫の歴史と疫学
カポジ肉腫は1872年にMoriz Kaposiによって初めて報告された1)。当時は地中海沿岸やユダヤ系の中高年男性を中心に認められる稀な悪性腫瘍と考えられていたが、1960年代以降には臓器移植などの免疫不全がある患者からの発症例が認められるようになった。
1981年に初めてカポジ肉腫を発症したAIDS患者が報告され2)、本症が同性と性行為をもつ男性(men who have sex with men:MSM)において高率に発生していることが指摘されはじめた。HIV患者においては、カポジ肉腫の発生率が他の免疫不全者よりも300倍高いとされ、MSMの性的接触によってHIVに感染した例がほとんどであった3)。このようなことから、カポジ肉腫の発生にはMSMによる性行為が関連していることが示唆された。そして現在は、MSMを中心に性行為によって広がったHHV-8感染が、AIDSに合併するカポジ肉腫の発生に関わっていることがわかっている。
本疾患はAIDS指標疾患における代表的な悪性腫瘍のひとつであり、1992〜1997年における米国の報告ではAIDS患者の約10〜20%に認められていた3)4)。しかし、現在の抗HIV療法(antiretroviral therapy: ART)が開始された1996〜1998年より、その罹患率が減少しはじめることとなる5)。そして、ARTが広く行われるようになったことで、米国でのカポジ肉腫の発生が以前の1/5から1/6まで低下した6)が、残念ながら本邦ではその発症率は一定水準を保ち、減少には転じていない7)。
ARTを開始してからの経過中に発症するカポジ肉腫については、欧米における報告と同様に減少していくと考えられる。しかしながら、我が国における年間の新規HIV感染者は年間1500人前後で、その約3割がエイズ発症をきっかけに診断されており、全体の約7割が同性間の性的接触による感染である(平成28年厚生労働省エイズ動向委員会報告)ことを考えると、日本での新規感染者におけるカポジ肉腫の罹患率は、それほど減少しない状況が続くことが予想される。
2.カポジ肉腫の臨床所見
当院で2000年〜2016年末に診断したカポジ肉腫105例(全例男性)における調査7b)では、主な発症部位は、皮膚81例(77.1%)、消化管44例(41.9%)、口腔内42例(40.0%)、気道・肺9例(8.6%)、リンパ節8例(7.6%)であり、皮膚病変を持たないものは24例(22.9%)であった(Ⅲ-表1)。
カポジ肉腫は皮膚に最も多く発症し、頭頸部、体幹部、四肢などに、典型例では径数mmから数cmの紫紅色から黒褐色の皮疹を生じる。そして、進行とともに増加・拡大していき、膨隆するものも多くなる。カポジ肉腫が集簇すると、四肢や顔面を中心にリンパ浮腫を伴いやすいという特徴がある。浮腫については、特に顔面、気道病変、下腿病変で問題となることが多い。内臓病変では消化管における発症が多く、カポジ肉腫と診断された初診時において約40%で、また剖検例では80%に消化器病変を認めたという報告もある8)。消化管病変の多くは腹痛や出血なども伴わず無症状であることがほとんどである。また、皮膚病変を伴わない例もあり、内視鏡検査で偶然に発見されることも経験される。口腔内も好発部位のひとつであり、とくに口蓋部や歯肉に発生することが多い。喉頭部に発症した場合には、進行にともない浮腫をともなうことで気道狭窄を起こし致命的となる可能性があるため注意が必要である。
また、肺病変も比較的多くみられ、その合併率の報告は20〜50%と様々である。肺病変は進行したエイズ患者での重症例が多いため、特にARTがはじめられる以前の時代における報告での発生率が高い傾向がある9)10)。肺の広範なカポジ肉腫では、呼吸不全を起こす危険性が高くなるため、化学療法を基本とした治療を検討すべきである。
3.カポジ肉腫の診断
特徴的な皮膚・粘膜所見から本症を疑うことが多い。皮膚や消化管病変などからの生検により、組織学的に紡錘形細胞と幼弱な血管内皮細胞の増殖があればカポジ肉腫と診断される。肺の病変では気管支内に病変を認めることも多く、気管支鏡にて組織が得られれば病理的な診断も可能である。
4.カポジ肉腫の画像所見
肺カポジ肉腫における胸部レントゲン所見では、浸潤影(60%)や結節(25%)が中心となるが、画像所見のみで他の日和見疾患と鑑別することは難しいとされている11)。
胸部CTにおける典型的な所見では、両側性で、肺門から下肺野へ広がる浸潤影を示すことが多い。HRCTでは、病変の気管支中心の分布を反映した気管支血管束の肥厚がみられる。また、リンパ病変と腫瘍の浸潤による小葉内隔壁の肥厚も認められる。胸水は一般的で片側性あるいは両側性胸水が約30%でみられ、リンパ節腫脹を伴うこともある12)。
シンチグラフィーにおいては、カポジ肉腫はタリウムシンチで陽性、ガリウムシンチ陰性となることが知られている13)。近年、広範囲の臓器に潜在するカポジ肉腫の評価や、無症状の深部臓器病変への広がりを評価するために、PET検査が有用であるとの報告も増えている14)15)16)。その一方で、リンパ節病変の評価においては、その他の原因によるリンパ節腫大との鑑別が困難であるなど、鑑別診断への利用には限界も指摘されている17)。
5.病期分類について
エイズに合併したカポジ肉腫の病期分類については、AIDS臨床試験研究グループ(AIDS Clinical Trials Group:ACTG)腫瘍学委員会が発表した基準がある18)。(Ⅲ-表2)
この分類では、腫瘍の広がりや浮腫の有無を「腫瘍(Tumor:T)」、CD4陽性リンパ球数を「免疫機能(Immune system: I )」、日和見感染症の有無や全身状態を「全身性疾患(Systemic illness: S)」として、これらによってカポジ肉腫を評価しようということが試みられている。
しかし、カポジ肉腫の病変の広がり方や経過は多彩であり、上記分類における「腫瘍(Tumor:T)」の項目も、本疾患の重症度を的確に表現しているとはいえない。カポジ肉腫の広がりが「T1」であることは予後不良因子であることは間違いない。その中でも肺病変や喉頭蓋病変は直接の死因となることがある。
AIDSに合併したカポジ肉腫においては、ARTによる改善が期待できるため、化学療法の適応について悩むことも多い。ACTGによる病期分類では、予後不良因子を知ることはできるが、治療の方向性を決めることは困難である。このため近年は、カポジ肉腫の様々な関連因子をスコア化して、治療へも結びつけようとする試みも行われ始めている。CD4数、年齢、他のAIDS関連疾患の有無などをスコア化して、その点数によって化学療法の開始を判断しようと試みた調査や、診断時のHHV8-DNAを組み込んだスコアシステムによる解析なども行われている19)20)。

6.カポジ肉腫と抗HIV療法(ART)
抗HIV療法(ART)の進歩により、多くの日和見疾患の発症率が減少し、HIV感染症の予後が改善した21)。そして、カポジ肉腫についても同様に発生率の減少が報告されるようになった22)。その一方で、ARTによる発生率の低下だけでなく、ART開始によってカポジ肉腫が徐々に改善することが報告されるようになった。Dupontらは、HAARTを行ったカポジ肉腫39症例の開始24ヶ月後の調査で、完全寛解(complete response:CR) が46%、部分寛解(partial response:PR) が28%となっていたことを報告した23)。その後も、ART開始後に徐々にカポジ肉腫の病変が改善してくる例が多く報告されるようになり、ARTによるカポジ肉腫の治療効果が注目されるようになったのである24)25)。
このように、カポジ肉腫におけるARTは、免疫の回復によって発症を防ぐだけではなく、カポジ肉腫に対する直接的な治療の選択肢のひとつと考えられるようになった。改善には長期の経過を要することも多いが、軽症のカポジ肉腫であればARTの開始のみで経過観察することも可能になっている。しかし、ARTのみでは進行を抑えられないような例もあり、浮腫を伴い急速に進行する例、肺病変や喉頭病変の合併例などにおいては、化学療法を併用することが推奨される26)。
7.カポジ肉腫と免疫再構築症候群
抗HIV療法(ART)は、カポジ肉腫に対する治療としての役割を演じている。しかしその一方で、免疫再構築症候群(immune reconstitution inflammatory syndrome:IRIS)としてカポジ肉腫を増悪させることがあるということも報告されるようになった。
KS病変が悪化した場合、原病の悪化かIRISなのかの判断が難しい例も多いため、その発生率については6~15%と報告により差がある。しかし、いずれの報告においても、IRISによる増悪後も基本的にはARTを継続し、症例によって化学療法を追加することで対応されていた27)28)29)。
カポジ肉腫によるIRISは、ART開始後3か月以内に起こることが多いが、1年経過しても発症することがあるため長期的な観察が必要である30)。
結核や非結核性抗酸菌症、クリプトコッカス髄膜炎などによるIRISに対しては、過剰な免疫応答を抑えるためにステロイドの投与が行われることがある。しかし、カポジ肉腫においてはステロイド投与後に病変の増悪する例が多く報告されている31)32)。ただし、これらの報告は肺・気道病変など重症化しやすい症例が多く、原病の増悪との鑑別がきわめて難しい。当院の経験症例における報告では、カポジ肉腫のIRISに対する直接的なステロイド投与はなかったものの、約3割の症例でニューモシスチス肺炎の治療目的にステロイドが投与されており、ステロイドを投与された群と非投与群ではIRIS発症に有意差は認めなかった33)。現時点では、カポジ肉腫におけるIRISに対しての積極的なステロイド投与は禁忌ではないが、推奨されない。
8.カポジ肉腫における局所療法
局所療法では放射線療法が最も効果的であり、これによって局所に集簇して浮腫を伴う病変の改善が期待できる34)。以前は、美容的な側面も考慮して、個疹に対するビンブラスチンの局所注射、液体窒素による凍結療法、あるいは外科的切除が行われたこともあった。しかし、現在のカポジ肉腫に対する治療においては、ARTや化学療法による治療が中心となり、全身状態不良例など限られたケースに放射線療法が行われているのみとなっている。
9.化学療法を中心とした全身療法
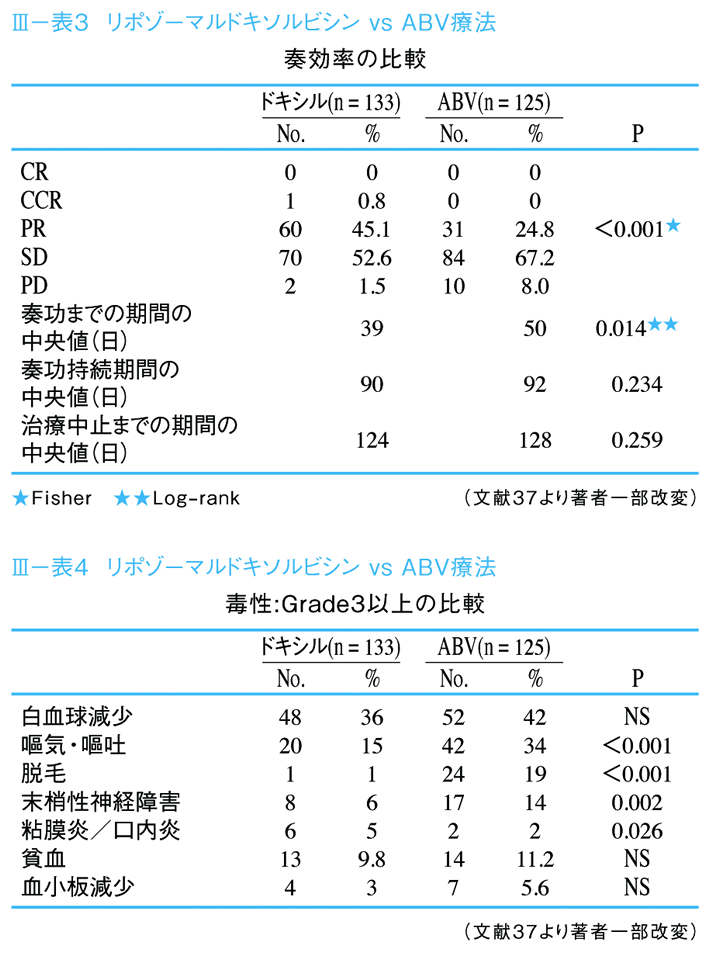
化学療法は、全身に広がる皮膚病変で浮腫をともなう例や、肺を中心とした重症の内臓病変、そして喉頭部の病変など、ARTのみでは進行を抑えられないような場合や重症例において選択される。以前はABV療法(doxorubicin + bleomycin + vincristine)やBV療法(bleomycin+vincristine)などの併用化学療法が行われていた35)。ABV療法では25〜88%の反応率(Response Rate:RR)が報告されていたが、カポジ肉腫の化学療法のスタンダードとして位置づけられていた。しかしHIV感染者では骨髄抑制などの副作用も強く、化学療法の継続が困難となることも多かった36)。
その後、doxorubicinのpolyethyleneglycol修飾リポゾーム製剤であるリポゾーマルドキソルビシン(pegylated liposomal doxorubicin:PLD)が開発された。PLDは、腫瘍組織内に選択的に取り込まれることで高い濃度が維持され、さらに従来のdoxorubicinで問題となっていた心毒性や骨髄抑制も軽減されている37)。
PLD単独療法とABV療法の無作為化比較試験では、PLD単独療法の奏効率がABC療法に勝り、嘔気・嘔吐、脱毛、末梢神経障などの副作用についてもPLDの方が少ないとの結果であった(Ⅲ-表3、Ⅲ-表4)38)。また、両者による治療前後のQOL改善についても比較検討が行われ、PLD単独療法で有意な改善が得られることが報告された39)。
このような結果から、現在はPLD単独療法がカポジ肉腫における化学療法の中心となっている。そして、非進行例ではARTのみでもよいが、中等から重症例のカポジ肉腫に対してはART+PLDの使用が検討すべきであり、これによって70〜80%の奏効率が得られるということも報告されている40)41)。Ⅲ-表5にはリポゾーマルドキソルビシン(PLD)の投与法を示した(Ⅲ-表5)。
PLDが無効の難治例に対しての第二選択としては、パクリタキセル(paclitaxel:PTX)による化学療法が行われることが多い。PLDとPTXの臨床効果を比較した試験では、奏効率における差はなく、PTXにおける骨髄抑制や脱毛などの副作用が多かった42)。
PTXは、PLDとは作用機序が異なることから、PLDが奏効しなかった例においても効果が得られる可能性がある。本邦においても、PLDでコントロールできなかった例での奏功例が報告されている43)。PTXはチトクローム450により代謝されることから、プロテアーゼ阻害薬や非核酸系逆転写酵素阻害薬の選択によっては、副作用が増強する可能性があるため注意が必要である44)。Ⅲ-表6にはパクリタキセル(PTX)の投与法を示した(Ⅲ-表6)。

カポジ肉腫に対するその他の治療として、インターフェロン-αの投与が試みられたことがあった。治療には大量の投与が必要で、副作用のため長期継続が困難であった18)45)。また、Thalidomideの効果についても検討が行われ、小規模な試験ではある程度の効果があったことも報告されている46)。さらに近年は、ヒト血管内皮増殖因子(VEGF)に対して直接作用するモノクローナル抗体であるBevacizumab(アバスチン)、あるいはRapamycin、Lenalidomideなどによる治療も試験的に行われており、いずれも少数例ではあるが一定の効果を示している47)48)49)。
リツキシマブについては、カポジ肉腫を増悪させる可能性が指摘されている。キャッスルマン病へのリツキシマブ投与例において、合併するカポジ肉腫が増悪した例が報告されていることから注意が必要である50)51)。
10.ART時代におけるカポジ肉腫の治療戦略
抗HIV療法(ART)がはじまる以前には、重症例に対しての化学療法継続も困難であったが、ARTの進歩と新たな治療薬の開発によって、カポジ肉腫の予後も大きく改善してきている。
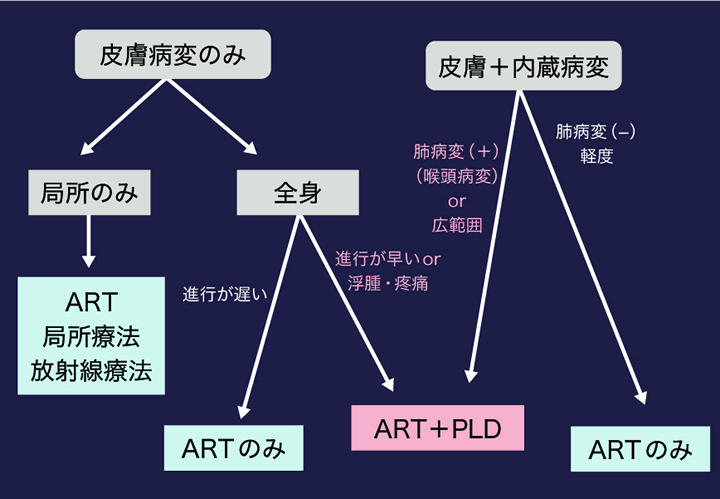
現在も使われているACTGの病期分類は、カポジ肉腫を合併したAIDS患者の予後については、ある程度反映しているかもしれない。しかし、ARTによる治療効果を考慮して、どの症例に化学療法の必要性があるのかを判断するためには利用できない。そこで、実際に治療方針を決める際の参考となるよう、現時点でのカポジ肉腫における治療の考え方をまとめた(Ⅲ-図1)。軽症〜中等症においてはART開始にて改善をみていくことが可能であることが多い。ARTのみで進行が抑えられない場合には、リポゾーマルドキソルビシン(PLD)による化学療法の開始を検討する。また、全身に急速に拡がる例、浮腫や疼痛の強い例、肺病変合併例、喉頭部の病変、そして広範囲な内臓病変合併例などについては、ARTに加えて化学療法を併用することを検討する。ART開始によってIRISを起こしてしまった例についても、その重症度によってはPLDの追加を考慮すべきである。
PLDによる化学療法をいつまで継続するかについても、現時点において明確な基準はない。他の悪性腫瘍と異なり、カポジ肉腫が直接の死因となることは肺病変や喉頭部病変以外ではまれであり、ARTによる治療効果も期待することができる。逆に、化学療法を必要以上に継続することによる骨髄への影響によって、その後の免疫回復に不利となることも考えられる。このようなことから、カポジ肉腫の病勢がある程度コントロールできたら、早期に化学療法を終了するという意見もある。このような場合には、ARTによる免疫賦活化に、化学療法終了に伴う免疫回復が加わることで、IRISが起こる可能性についても注意しながら観察することが必要であろう。Ⅲ-図2には化学療法の中止や変更についての基本的な考え方をまとめた(Ⅲ-図2)。
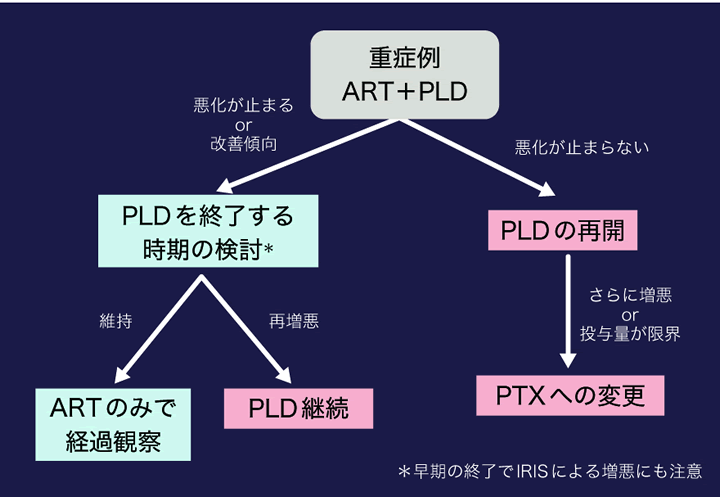
実際の診療においては、ニューモシスチス肺炎、サイトメガロウイルス感染症などの日和見感染症を併発している例を経験するも少なくない。このような場合には、それらの疾患の重症度や治療経過、そして免疫再構築症候群を起こして再燃する可能性なども考えながら、慎重にART開始の時期や化学療法の必要性について決めていく必要がある。
参考文献
- Kaposi M: Idiopathic multiple pigmented sarcoma of the skin. CA Cancer J Clin 32: 342-7, 1872
- Hymes KB et al.: Kaposi’s sarcoma in homosexual men: a report of eight cases, Lancet 2, 598-600, 1981
- Jones JL: Surveillance for AIDS-Defining Opportunistic Illnesses, 1992-1997. MMWR 48(SS-2): 1-22, 1999
- Berkelman RL, et al. Kaposi's sarcoma among persons with AIDS: a sexually transmitted infection? Lancet 335:123-8, 1990
- Eltom MA, Jemal A, Mbulaiteye SM, et al. Trends in Kaposi's sarcoma and non-Hodgkin's lymphoma incidence in the United States from 1973 through 1998. J Natl Cancer Inst 94:1204-10, 2002
- Shiels MS, Pfeiffer RM, Hall HI, at el.Proportions of Kaposi sarcoma, selected non-Hodgkin lymphomas, and cervical cancer in the United States occurring in persons with AIDS, 1980-2007. JAMA 305:1450-60, 2011
- 照屋勝治ほか. HIV感染症に伴う日和見合併症の全国実態調査—全国HIV診療拠点病院アンケート調査2015年— 2017年8月
- Dezube BJ, Pantanowitz L, Aboulafia DM.Management of AIDS-related Kaposi sarcoma: advances in target discovery and treatment. AIDS Read; 14:236-8, 243-4, 251-3, 2004
- Zibrak JD, Silvestri RC, Costello P, at el. Bronchoscopic and radiologic features of Kaposi's sarcoma involving the respiratory system. Chest 90:476-9, 1986
- Ognibene FP, Steis RG, Macher AM, et al. Kaposi's sarcoma causing pulmonary infiltrates and respiratory failure in the acquired immunodeficiency syndrome. Ann Intern Med 102:471-5, 1985
- Cheung MC, Pantanowitz L, Dezube BJ. AIDS-related malignancies: emerging challenges in the era of highly active antiretroviral therapy. Oncologist 10:412-26, 2005
- Allen CM, Al-Jahdali HH, Irion KL, et al. Imaging lung manifestations of HIV/AIDS. Ann Thorac Med 5: 201-16, 2010
- Turoglu HT, Akisik MF, Naddaf SY, at el. Tumor and infection localization in AIDS patients: Ga-67 and Tl-201 findings. Clin Nucl Med 23:446-59, 1998
- Castaigne C, Tondeur M, de Wit S, et al. Clinical value of FDG-PET/CT for the diagnosis of human immunodeficiency virus-associated fever of unknown origin: a retrospective study Nucl Med Commun 30:41-7, 2009
- Davison JM, Subramaniam RM, Surasi DS, et al. FDG PET/CT in patients with HIV. Am J Roentgenol 197:284-94, 2011
- Morooka M, Ito K, Kubota K, et al. Usefulness of F-18 FDG PET/CT in a case of Kaposi sarcoma with an unexpected bone lesion. Clin Nucl Med 36:231-4, 2011
- Liu Y. Demonstrations of AIDS-associated malignancies and infections at FDG PET-CT. Ann Nucl Med 25:536-46, 2011
- Krown SE, Metroka C, Wernz JC: Kaposi's sarcoma in the acquired immune deficiency syndrome: a proposal for uniform evaluation, response, and staging criteria. AIDS Clinical Trials Group Oncology Committee. J Clin Oncol 7: 1201-7, 1989.
- Stebbing J, Sanitt A, Nelson M, et al. A prognostic index for AIDS-associated Kaposi's sarcoma in the era of highly active antiretroviral therapy. Lancet. 367:1495-1502, 2006
- El Amari EB, Toutous-Trellu L, Gayet-Ageron A, et al. Predicting the evolution of Kaposi sarcoma, in the highly active antiretroviral therapy era. AIDS 2:1019-28, 2008
- Palella FJ,et al: Declining morbidity and mortality among patients woth advanced human immunodeficiency virus infection. N Eng J Med 338:853-60,1998
- Jacobson LP, Yamashita TE, Detels R, et al: Impact of potent antiretroviral therapy on the incidence of Kaposi’s sarcoma and non-Hodgkin’s lymphomas among HIV-1-infected individuals. Multicenter AIDS Cohort Study. J Acquire Immune Defic Syndr 21(suppl 1):S34-S41, 1999
- Dupont C, Vasseur E, Beauchet A, et al. Long-term efficacy on Kaposi’s sarcoma of highly active antiretrovial therapy in a cohort of HIV-positive patients. AIDS 14: 987-93, 2000
- Nasti G, Martellotta F, Berretta M, et al: Impact of highly active antiretroviral therapy on the presenting features and outcome of patients with acquired immunodeficiency syndrome-related Kaposi sarcoma. Cancer 98: 2440-6, 2003
- Gallafent JH, Buskin SE, De Turk PB, et al: Profile of patients with Kaposi's sarcoma in the era of highly active antiretroviral therapy. J Clin Oncol 23: 1253-60, 2005
- Martin-Carbonero L, Barrios A, Saballs P, et al: Pegylated liposomal doxorubicin plus highly active antiretroviral therapy versus highly active antiretroviral therapy alone in HIV patients with Kaposi's sarcoma. AIDS 18: 1737-40, 2004
- Connick E, Kane MA, White IE, at el. Immune reconstitution inflammatory syndrome associated with Kaposi sarcoma during potent antiretroviral therapy. Clin Infect Dis 39 :1852-5, 2004
- Bower M, Nelson M, Young AM, at el. Immune reconstitution inflammatory syndrome associated with Kaposi's sarcoma. J Clin Oncol 23 :5224-8, 2005
- Leidner RS, Aboulafia DM, Young AM, et al. Recrudescent Kaposi's sarcoma after initiation of HAART: a manifestation of immune reconstitution syndrome. AIDS Patient Care STDS; 19 : 635-44 2005
- Achenbach CJ, Harrington RD, Dhanireddy S, at el. Paradoxical immune reconstitution inflammatory syndrome in HIV-infected patients treated with combination antiretroviral therapy after AIDS-defining opportunistic infection. Clin Infect Dis 54; 424-33, 2012
- Monica FS, Maria CI, Yuria AT, et al. Steroids are a risk factor for Kaposi’s sarcoma-immune Reconstitution inflammatory syndrome and mortality in HIV infection. AIDS 2016, 30: 909-14
- Volkow PF, Cornejo P, Zinser JW, et al. Life-threatening exacerbation of Kaposi's sarcoma after prednisone treatment for immune reconstitution inflammatory syndrome. AIDS. 2008 Mar 12;22(5):663-5
- 矢嶋敬史郎、今村顕史ほか:HIV関連カポジ肉腫の免疫再構築症候群に関する検討.第31回 日本エイズ学会学術集会・総会、2017年11月 東京
- Kirova YM, Belembaogo E, Frikha H, et al. Radiotherapy in the management of epidemic Kaposi’s sarcoma: A retrospective study of 643 cases. Radiother Oncol 46: 19-22, 1998
- Hernandez DE, Perez JR: Advanced epidemic Kaposi's sarcoma: treatment with bleomycin or combination of doxorubicin, bleomycin, and vincristine. Int J Dermatol 35: 831-833, 1996
- Gill PS, Rarick M, McCutchan JA, et al: Systemic treatment of AIDS-related Kaposi’s sarcoma. Results of a randomized trial. Am J Med 19: 427-433, 1991
- Di Trolio R et al : Role of pegylated lyposomal doxorubicin (PLD) in systemic Kaposi’s sarcoma: a systematic review. Int J Immunopathol pharmacol. 2006; 19 (2):253-63
- Northfelt DW et al.: Pegylated liposomal doxorubicin versus doxorubicin, bleomycin and vincristine in the treatment of AIDS-related Kaposi’s sarcoma: Results of randomized phase III clinical trial, J. Clin. Oncol. 16, 2445-51, 1998
- Osoba D, Northfelt DW, Budd DW et al.: Effect of treatment on health-related quality of life in acquired immunodeficiency syndrome (AIDS)-related Kaposi's sarcoma: a randomized trial of pegylated-liposomal doxorubicin versus doxorubicin, bleomycin, and vincristine. Cancer Invest 19: 573-80, 2001
- Martin-Carbonero L, Barrios A, Saballs P, et al. Pegylated-liposomal doxorubicin plus highly active antiretroviral therapy versus highly active antiretroviral therapy alone in HIV patients with Kaposi’s sarcoma. AIDS 18: 1737, 2004
- Cattelan AM, Calabro ML, De Rossi A, et al: Long-term clinical outcome of AIDS-related Kaposi's sarcoma during highly active antiretroviral therapy. Int J Oncol 27: 779-85, 2005
- Cianfrocca M, Lee S, Von Roenn J, et al. Randomized trial of paclitaxel versus pegylated liposomal doxorubicin for advanced human immunodeficiency virus-associated Kaposi sarcoma: evidence of symptom palliation from chemotherapy. Cancer 226: 3969, 2010
- 加藤 博史、柳沢 如樹 他:難治性エイズ関連カポジ肉腫に対してパクリタキセルが奏効した1例, 感染症誌 86:287-290, 2012
- Rudek MA, Flexner C, Ambinder RF, Use of antineoplastic agents in patients with cancer who have HIV/AIDS. Lancet Oncol 12: 905-12, 2011
- Sheperd FA, Beaulieu R, Gelmon K, et al. Prospective, randomized trial of two dose levels of interferon alfa with zidovudine for the therapy of Kaposi’s sarcoma associated with human immunodeficiency virus infection: A Canadian HIV Clinical Trials Network Study. J Clin Oncol 16: 1736-42, 1998
- Little RF, Wyvill KM, Pluda JM, et al. Activity of thalidomide in AIDS-related Kaposi’s sarcoma. J Clin Oncol 18:2593-602, 2000
- Uldrick TS, Wyvill KM, Kumoar P, et al. Phase Ⅱ study of bevacizumab in patients with HIV-associated Kaposi’s sarcoma receiving antiretroviral therapy. J Clin Oncol 30:1476-83, 2012
- Krown SE, Roy D, Lee JY, et al. Rapamycin with antiretroviral therapy in AIDS-associated Kaposi:an AIDS Malignancy Consortium study. J Acquir Immune Defic Syndr 59:447-54, 2012
- Martinez V, Tateo M, Castilla MA, et al. Lenalidomide in treating AIDS-related Kaposi’s sarcoma. AIDS 25:878-80, 2011
- Bower M, Powles T, Williams S, et al. Brief communication:rituximab in HIV-associated multicentric Castleman disease. Ann Intern Med 147(12):836-9, 2007
- Pantanowitz L, Früh K, Marconi S, et al. Pathology of rituximab-induced Kaposi sarcoma flare. BMC Clinical Pahtology 8:7, 2008