カポジ肉腫関連疾患の発症機構の解明と予防および治療法に関する研究
HHV-8関連多中心性キャッスルマン病
(Multicentric Castleman’s Disease (MCD))
1. MCDはART時代で増加傾向にある
HIV患者で見られるHHV-8(human herpesviurs-8)関連疾患としてはカポジ肉腫(KS)の頻度が最も高い。一方で、比較的稀ではあるが、診断の遅れが致死的となりうる極めて重要なHHV-8関連疾患として、多中心性キャッスルマン病(Multicentric Castleman’s Disease :MCD)がある。多剤併用抗HIV治療(ART)の時代になってKSの頻度が劇的に減少してきている一方で、同じHHV-8関連疾患であるMCDは増加傾向にあるという指摘がある。MCDの発生頻度はpreART時代(1983-1986)が0.6/1000人・年であったのが、early-ART時代(1997-2001)には2.8/1000人・年、later-ART(2002-2007)時代には8.3/1000人・年と明かな増加傾向となっていた1)。MCDは初期には自然寛解、再燃を繰り返すため、積極的に本症の可能性を疑わなければ、診断されずに見逃されてしまい、何度目かの再燃時に一気に病態が悪化すると、わずか数日の経過で多臓器不全へと進行し、死亡しうる極めて予後不良の疾患である。再燃時に多臓器不全の徴候が見られた場合には、救命のために確定診断を待たずに迅速にエンピリック治療の開始を判断しなければならない。比較的緩徐な臨床経過を辿ることが多い多くのHIV関連疾患とは一線を画する異色の疾患であり、HIV患者の不明熱の鑑別疾患として常に念頭に置くべき疾患である。
2. 症例提示
30代男性
- X年12月:嘔気と食欲不振を主訴に近医を受診し、それを契機にHIV感染が判明。
- X+1年1月:TDF/FTC/DRV/RTVによるARTを開始。
治療開始時のCD4数は370/μL。頚部リンパ節腫脹以外は特記すべき所見なし。
- (発熱1)ART開始14日後に発熱とともに体幹部に発疹が出現したためARTを中断。
ART薬に対する薬疹が疑われた。
TDF/FTC/ATV/RTVへART薬を変更。
- (発熱2) ART再開38日後に全身の表在リンパ節腫大とともに38度台の発熱出現。
PLT減少(7.7万/μL)とCRP上昇(20.1mg/dL)を認めたために緊急入院。
脾膿瘍疑いでABPC/SBTを開始し、速やかに解熱が得られた。
検査値の改善(PLT 22.7万/μL、CRP 1.08mg/dL)も得られたため、抗菌薬は2週間で終了。
皮膚に紫色の0.5〜1cmの新規隆起性病変の散在が見られ、生検でKSと診断した。
- (発熱3)退院2日後に全身倦怠感とともに発熱。翌日の外来受診時にはPLT減少(5.7万/μL)とCRP上昇(14.3mg/dL)を認めたため再入院。
入院後、左腋窩のリンパ節生検を実施後にABPC/SBTを開始するも解熱せず。
入院8日目の検査データはCre 1.3mg/dL、AST 47IU/L、T-Bil 2.7mg/dL、PLT 2.4万/μL、CRP 22.5mg/dLと肝・腎機能障害と血小板減少と炎症反応の増悪を認めた。入院10日目にACCに転院。
- 経過からMCDが強く疑われた。転院時の現症および検査所見を表1に示す。
前医の入院7日目の胸腹部CT(写真1)では、頚部・腋窩・大動脈周囲・脾門部の多数の腫大リンパ節と肝脾腫を認め、肺野条件では小葉間隔壁の肥厚と少量の葉間胸水に加え両側性に斑状影が散在する程度であった。転院時の胸部単純X線では心拡大と肺門有意のbatterfly shadowを認め、BNP高値と合わせ左心不全の状態と思われた。前医で施行されたリンパ節生検の病理で、形質細胞型キャッスルマン病に矛盾しない形質細胞の浸潤を認めた。
後日、入院時に採取した血清HHV-8が8.2x 105copies/mLと高値である事が判明した。
表1. 転院時の現症および検査所見
| 転院時現症 | ||
| 身長 176cm、体重 67.4kg、体温 38.0度、血圧 148/89、脈拍 70/分 呼吸数 38回/分、SpO2 89%(リザーバーマスク10L/分) 結膜蒼白あり、黄染あり、舌白苔なし、頚部リンパ節腫大あり 胸部: 呼吸音両側肺野にwheezeあり、心雑音なし 腹部: 膨隆 肝1.5横指触知 脾も触知 背部: 脊柱叩打痛なし、CVA叩打痛なし 四肢: 両側腋窩リンパ節腫大あり、関節熱感腫脹なし 皮膚: 前胸部に扁平隆起病変散在(KS疑い) |
||
| 転院時検査所見 | ||
| WBC 13590/μL Hb 6.3g/dL PLT 1.1x104/μL ALB 2.9g/dL T-Bil 9.6mg/dL D-Bil 8.0mg/dL AST 47IU/L ALT 9IU/L LDH 840IU/L BUN 77mg/dL Cre 2.8mg/dL |
CRP 33mg/dL Na 130mEq/L K 5.9mEq/L 乳酸 6.1mmol/L PT-INR 2.39 APTT 82.7sec D-dimer 67.4μg/mL FDP 45.6μg/mL BNP 689pg/mL Ferritin 2447ng/mL |
CD4 520/μL HIV-RNA 360copies/mL ABG( リザーバーマスク15L/min) pH 7.36 pO2 157mmHg pCO2 26mmHg HCO3 14.5mmol/L BE -9.1mmol/L HHV-8: 8.2x105copies/mL EBV: <200copies/mL |
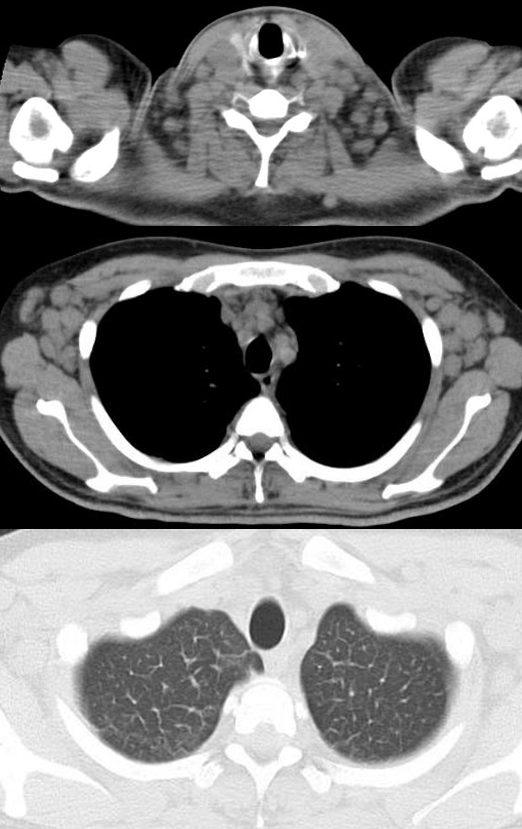
写真1. 胸腹部CT
3. HHV-8関連MCDについて
HIV患者で見られるMCDは全例がHHV-8関連MCDであり、免疫不全を背景にHHV-8が活性化する事によって起こる。一方、非HIV患者で見られるMCDはHHV-8感染と関連しない特発性MCDであり、病態と治療の考え方が全く異なる点には注意が必要である。
HIV関連疾患は病変の進行が比較的緩徐であるものがほとんどであるが、MCDはひとたび激烈な再燃を起こすと、敗血症性ショックに近い速度で急速に病態が増悪し、多臓器不全から死亡にいたる。激烈な再燃の前には、何度か増悪・寛解を繰り返している事が多いため、不明熱の重要な鑑別疾患として本症を念頭に置き、早期診断・治療を行うことが重要である。
(病態)
HHV-8関連MCDでは腫大リンパ節内でポリクローナルに増殖しているHHV-8感染plasmablastが病態形成に重要な役割を果たしている。活動期にはこのplasmablastからHHV-8由来のvIL-6(viral IL-6)が多量に産生される。vIL-6はアミノ酸レベルでhuman IL-6(hIL-6)と約25%の相同性を持ち、ヒト体内でhIL-6と同様の生理活性を発揮することが分かっている。産生されたvIL-6は宿主由来のvascular endothelial growth factor(VEGF)の産生を促し、産生されたVEGFはリンパ節の血管内皮からのhIL-6産生を刺激する。このようにvIL-6およびhIL-6を主体とした炎症性サイトカインと、その他の各種サイトカインの誘導によるサイトカインストームがMCDの病態の本質であると考えられている2)。
HHV-8はKS、MCDおよび悪性リンパ腫発症と関連しているため、それぞれが重複あるいは経過中に発症するリスクが高い。MCD患者60例を中央値で20ヶ月追跡したプロスペクティブコホートで、14例が非ホジキンリンパ腫を発症したという報告がある(3例:PEL、5例:PEL-likephenotype EBV-HHV-8リンパ腫、6例:形質芽球性リンパ腫/白血病)。非ホジキンリンパ腫の発生頻度はMCDを発症していないHIV患者の15倍高いとする報告もある3)。
(診断)
MCDの病初期には自然寛解・再燃を繰り返す事があり、これが診断の遅れにつながるが逆に不明熱を繰り返す場合には、本症を積極的に疑う根拠となる。活動期には血小板減少、CRP高値、低アルブミン血症、貧血を認め、緩解期にはこれらのデータの改善が見られるため、これらも本症を疑う根拠となる4)。
確定診断は表在リンパ節の生検を行い、病理で多数の形質細胞の浸潤と免疫染色によりこれらの細胞のHHV-8感染を証明する事で行う。血清HHV-8の検出はMCDを示唆する所見であるが、KSの一部でも血清HHV-8は陽性であり、MCDでも緩解期には血清HHV-8は陰転化しうるため診断の根拠としてはならない。
(治療)
現時点でMCDに対する標準治療は確立していないが、すでにRituximabの有効性を示す知見が蓄積しており、コンセンサスを得つつある。現時点で単剤治療でもMCDの長期寛解状態を導入できる唯一の治療薬である。61例のHIV-MCDの後ろ向き検討では、Rituximabを含む治療が行われた49例と含まない治療を受けた12例を比較し、2年および5年生存率はそれぞれ、前者で94%, 90%、後者で42%, 33%であった5)。同じくHIV-MCD52例の後ろ向き検討でも、Rituximabを含む治療は化学療法のみと比べて完全寛解率が高かった。生命予後も前者で有意に改善した(p= 0.03)6)。
Rituximab based regimen(Rituxan単剤あるいはetoposide併用)で寛解導入後の長期成績も報告されている7)。84例の前向きコホートで治療抵抗性で4例が死亡し80例が寛解状態となった。80例のその後の中央値6.9年間の観察期間中の5年生存率は92%だった。18例で再発が見られ5年間のrelapse-free survivalは82%であったが、再発例全例でRituximab based regimenの再治療が有効であり、死亡したのは9.4年間の経過観察中に5回の再発を起こした1例のみであった。再燃例の再燃時期の中央値は30ヶ月であり、10年目で再燃した例もあった。興味深いのは、再燃が見られた18例は、その後の再寛解導入後も5年で53%と高い確率で再燃が見られていた。このような症例に限っては寛解導入後の維持治療も検討すべきかと考えられる。抗HHV-8活性を持つvalganciclovir8,9)やmaintenance rituximabによる維持治療が有望であるが、今後の検討課題である。
参考文献
- Powles T, Stebbing J, Bazeos A. et al. The role of immune suppression and HHV-8 in the increasing incidence of HIV-associated multicentric Castleman's disease. Ann Oncol. 2009 Apr;20(4):775-9
- Sullivan R, Dezube BJ, Koon HB., et al .Signal transduction targets in Kaposi's sarcoma.Curr Opin Oncol. 2006 Sep;18(5):456-62.
- Oksenhendler E, Boulanger E, Galicier L, et al. High incidence of Kaposi sarcoma-associated herpesvirus-related non-Hodgkin lymphoma in patients with HIV infection and multicentric Castleman disease. Blood. 2002 Apr 1;99(7):2331-6.
- Bower M, Powles T, Williams S, et al. Brief communication: rituximab in HIV-associated multicentric Castleman disease. Ann Intern Med. 2007 Dec 18;147(12):836-9.
- Bower M, Newsom-Davis T, Naresh K, et al. Clinical Features and Outcome in HIV-Associated Multicentric Castleman's Disease. J Clin Oncol. 2011 Jun 20;29(18):2481-6
- Hoffmann C, Schmid H, Müller M, et al. Improved outcome with rituximab in patients with HIV-associated multicentric Castleman disease. Blood. 2011 Sep 29;118(13):3499-503.
- Pria AD, Pinato D, Roe J, et al. Relapse of HHV8-positive multicentric Castleman disease following rituximab-based therapy in HIV-positive patients. Blood. 2017 Apr 13;129(15):2143-2147
- Casper C, Krantz EM, Corey L, et al. Valganciclovir for suppression of human herpesvirus-8 replication: a randomized, double-blind, placebo-controlled, crossover trial. J Infect Dis. 2008 Jul 1;198(1):23-30.
- Uldrick TS, Polizzotto MN, Aleman K, et al. High-dose zidovudine plus valganciclovir for Kaposi sarcoma herpesvirus-associated multicentric Castleman disease: a pilot study of virus-activated cytotoxic therapy. Blood. 2011 Jun 30;117(26):6977-86.